腰痛 を正しく知り、
正しく治す。
あなたの腰を守るために
「朝起きたら腰が痛い」「座っていると悪化する」「お尻から足がしびれる」——
腰痛は原因によって対処法がまったく異なります。
整形外科・内科・リハビリテーション医学の視点から、あなたの腰痛をわかりやすく解説します。
石井 吉文(いしい よしふみ)
📋 この記事のポイントまとめ
腰痛のほとんどは「筋肉・関節のこわばり・疲れ」が原因です。ただし、発熱・夜間の痛み・足の麻痺・おしっこの失禁を伴う場合はすぐに受診が必要です。
腰痛は「いつ・どんなときに痛むか」によって原因と対処法がまったく違います。自分の腰痛のパターンを知ることが回復への第一歩です。
「痛いから安静にしなければ」は間違いです。2日を超える完全な安静は筋力を落とし、腰痛を慢性化させます。痛みが少し落ち着いたら、できる範囲で体を動かすことが大切です。
腰痛の根本的な改善には、「腰を支える筋肉(体幹・お腹・お尻)を正しく使えるようにすること」が最も重要です。薬や手術だけでは再発を防げません。
札幌の冬の雪かき・凍結路面での転倒・体の冷えは腰痛を一気に悪化させます。事前の準備と骨の健康管理が大切です。
この記事でわかること
腰痛とはどういう状態か

腰痛にはさまざまな原因がありますが、大切なことをひとつお伝えします。腰が痛い人がレントゲンやMRIを撮っても、「ここが原因」と明確に特定できるケースは実は全体の15%ほどに過ぎません。残りの85%は「筋肉や関節のこわばり・使いすぎ・姿勢の問題」など、画像では写らない原因です。つまり、「MRIで異常がなかった=問題なし」ではないし、「MRIで何か見えた=それが原因」とも限らないのです。
腰痛は「どこが」ではなく、「いつ・どんなときに・どう痛むか」を丁寧に見ることが、正しい対処への近道です。
どこに受診すればよいか迷う場合は、まずかかりつけ医へ相談するのも一つの方法です。当院では腰痛の原因を内科・神経・運動器の視点から総合的に評価し、必要に応じて適切な検査や専門科へのご案内まで一貫して対応しています。
すぐに受診が必要なサイン(レッドフラッグ)
以下が1つでもあれば今すぐ受診を。夜間でも救急へ。
①いつから・何がきっかけだったか ②痛みの場所(右・左・両方) ③いつ強くなる・いつ楽になるか ④足のしびれ・力の入りにくさはあるか ⑤発熱・急な体重減少・排尿の変化はあるか ⑥現在飲んでいる薬(お薬手帳をご持参ください)
症状別ガイド——あなたの腰痛はどのタイプ?
「布団から起き上がるのが一番つらい、でも少し動くと楽になってくる」——そんな腰痛のパターンです。
寝ている間に筋肉や関節が冷えて固まったり、腰まわりの組織に炎症が起きているときに現れやすい症状です。特に「こわばりが1時間以上続く」「朝よりも夜の方が楽」という場合は、炎症が強い状態のサインである可能性があります。早めの受診をお勧めします。
- 起きる前に布団の中でひざ抱えストレッチを30秒。両ひざを胸に引き寄せて腰をほぐしてから起き上がりましょう。
- 起き上がるときはまず横向きになり、手で上体を支えながらゆっくり起きる動作で腰への負担を半減できます。
- 朝のシャワーや入浴で腰を温めてから体を動かすと、こわばりが和らぎます。
- こわばりが1時間以上続く・週単位で悪化している場合は、整形外科・内科を受診してください。
「仕事中、座っているうちにどんどん腰が重くなってくる」「長距離の運転の後に腰が痛くなる」——これはとても多いパターンです。
実は、座っているときは立っているときより椎間板(腰の骨のクッション)にかかる圧力が高くなります。特に前かがみの姿勢・猫背での長時間の着座は腰への負担がかなり大きくなります。また、お腹の前側にある「腸腰筋(ちょうようきん)」という筋肉が座り続けることで縮まり、腰を引っ張って痛みを引き起こすこともあります。
足まで痛みやしびれが広がる場合は、椎間板のクッションが傷んで神経を刺激している可能性があるので、早めに受診を。
- 30分に1回、必ず立ち上がる。スマホのタイマーを活用してください。
- 座るときは骨盤を立てて座る(お尻を椅子の奥まで入れ、背筋を自然に伸ばす)。丸まった腰での着座は最も負担が大きいです。
- 腰のカーブを支えるランバーサポート(腰椎クッション)の活用が有効です。
- モニターは目の高さに。肘の角度は90°が目安です。
「少し歩くと足がしびれてきて、どこかに座ると楽になる」「スーパーのカートを押す姿勢(前かがみ)だと歩きやすい」——これは主に、腰の骨のトンネル(脊柱管)が狭くなることで神経が圧迫される症状です。50代以降の方に多く見られます。
自転車は乗れるのに歩くのがつらい、という方が多いのも特徴です(前かがみの姿勢では神経への圧迫が和らぐため)。この症状が続く場合は、整形外科での画像検査が必要です。
- 歩くときは少し前かがみ気味の姿勢が楽に感じやすいです(杖やカートの活用も有効)。
- 水中歩行・エアロバイクは腰を丸めやすく、比較的行いやすい運動です。
- 腰を後ろに反らす動作(背伸びなど)は症状を悪化させることがあるため注意してください。
- 「100mも歩けない」「両足にしびれがある」場合は早急に受診してください。
お尻から太ももの裏、ふくらはぎ、足先にかけて、電気が走るような痛みやしびれが続く症状です。腰から足まで走る大きな神経(坐骨神経)が、骨や軟骨によって押されることで起きます。
片足だけにしびれ・痛みがある場合は腰の骨の問題であることが多いですが、両足に同時にしびれがある場合は、別の原因(血糖値の問題・血流の問題など)の可能性もあります。
- 足に力が入らない・つま先が上がらない(下垂足)→ 緊急受診
- 排尿がしにくい・失禁する→ 緊急受診(救急でも可)
- 両足が同時にしびれ、急速に悪化している
- 糖尿病がある方で足のしびれが新たに出てきた → 内科へ
夜中に寝返りをするたびに腰が痛み、目が覚めてしまう——睡眠の質が下がり、慢性的な疲労につながりやすいパターンです。
寝返りは体をひねる動作のため、腰まわりの骨・クッション・筋肉のいずれかに問題があると痛みが誘発されます。骨粗しょう症(骨がもろくなる状態)のある方は、寝返りだけでも腰の骨が少し潰れてしまう「いつの間にか骨折」が起きることがあります。
夜間も安静にしていても痛みが続く場合は、早めに受診してください。
- 寝返りをうつ前にまず両ひざを曲げ、揃えてからゆっくり横を向く動作が腰への負担を大幅に減らします。
- 横向きで寝るときはひざの間にクッションを挟むと骨盤が安定し、腰への負担が減ります。
- マットレスが柔らかすぎると腰が沈み込み、腰痛が悪化します。適度な硬さのものを選んでください。
- 骨粗しょう症のある方・高齢の方で寝返りの際に強い痛みがある場合は、整形外科を受診してください。
ある瞬間に「バキッ」「ズキン」と激しい腰の痛みが突然起きる——いわゆる「ぎっくり腰」です。腰の筋肉・関節・クッション(椎間板)が急激なストレスを受けたことで起きます。
ぎっくり腰で最も大切な知識は、「長く安静にしていればするほど回復が遅くなる」という現在の医学的見解です。痛みが強い最初の1〜2日は無理しなくてよいですが、それ以降は「痛みを感じない範囲でできるだけ日常の動作を続けること」が早期回復につながります。
「冷やす・温める」については、どちらが正解という明確な答えはありません。患者さん自身が楽に感じる方を選んでください。
- 足にしびれ・力の入りにくさを伴う
- 排尿に変化がある(出にくい・漏れる)
- 熱がある
- 骨粗しょう症がある高齢の方(骨折の可能性)
- 1週間以上たっても全く改善しない
3ヶ月以上腰の痛みが続いている状態を「慢性腰痛」といいます。多くの方が「もう治らないのかな」と諦めかけていますが、慢性腰痛の多くは正しいアプローチで改善できます。
慢性腰痛で大切な視点があります。体の痛みだけでなく、「痛みへの恐怖・ストレス・不安・睡眠不足」も痛みを強くし、長引かせる大きな要因になります。「動いたらもっと悪くなる」という思い込みで体を動かさなくなると、筋力がさらに落ち、痛みが増すという悪循環に入ります。
慢性腰痛の改善で最も重要なのは、「正しく体を動かすこと」です。薬や注射だけでは根本的な解決になりません。
- 「痛いから動かない」ではなく「痛みが許す範囲で体を動かし続ける」を意識する
- ウォーキング・水中歩行など、体への負担が少ない有酸素運動を週3〜5回継続する
- 睡眠を整える(慢性痛と不眠は互いに悪化し合います)
- 3ヶ月以上改善がない場合は、リハビリテーション科・整形外科を受診してください
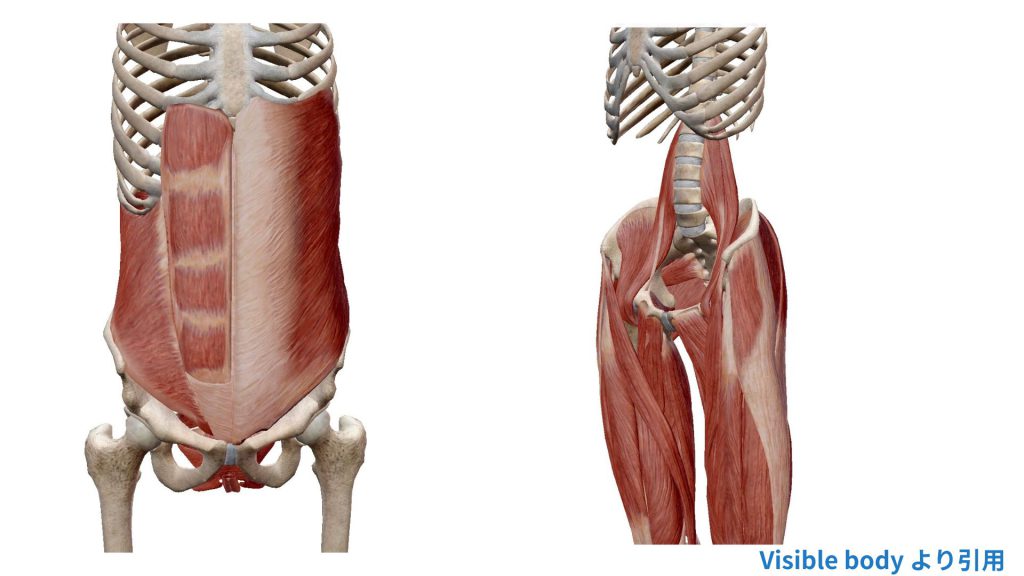
腰を支える筋肉の話——なぜ腰が痛くなるのか
腰椎を内側からコルセットのように守る、最も深いところにある筋肉です。「お腹を薄くしてへそを引き込む」ときに働く筋肉で、普段の生活ではあまり意識されません。この筋肉が弱くなると、腰が不安定になり、ちょっとした動作でも腰に過剰な負担がかかります。
腰痛のある方のほとんどで、この筋肉が十分に機能していないことが明らかになっており、腰痛リハビリの最初のステップはこの筋肉を「目覚めさせる」ことから始まります。
お尻の筋肉は「腰痛と最も関係が深い筋肉」といっても過言ではありません。お尻の筋肉が弱くなると、歩くたびに骨盤が左右にぐらつき、その分のしわ寄せが腰にきます。座り仕事の多い現代人は特にこの筋肉が弱くなりやすく、「腰が痛い人は、まずお尻を鍛える」がリハビリの原則のひとつです。立ち上がるとき・階段を上るとき・片足立ちをするときに特によく使われます。
腰の骨(腰椎)から骨盤を通り、太ももの内側につながる筋肉です。股関節を曲げる(足を前に出す)ときに使われます。長時間座り続けると、この筋肉が短縮(縮んだまま固まる)してしまい、立ったときに腰を前に引っ張り続けてしまいます。これが「座っている時間が長い人の腰痛」の大きな原因のひとつです。股関節前面のストレッチが有効です。
背骨に沿って走る、背中の表面に近い筋肉です。体を起こし、姿勢を保つために常に働いています。長時間の前かがみや悪い姿勢が続くと過度に緊張し、「腰がだるい・重い」という感覚を引き起こします。また左右のバランスが崩れると骨盤の傾きにつながり、腰痛・肩こりの原因にもなります。ストレッチや適度な有酸素運動で柔軟性を保つことが大切です。
「太ももの筋肉が腰痛に関係するの?」と思われるかもしれませんが、これが非常に重要です。太もも裏(ハムストリングス)が硬くなると骨盤が後ろに引っ張られ、腰の自然なカーブが失われます。太もも前(大腿四頭筋)が弱いと、ものを持ち上げるときに脚ではなく腰の力を使ってしまいます。「腰痛予防=太もも・お尻の強化」はリハビリの基本原則です。
腰痛の患者さんを診察すると、MRIで大きな異常がなくても、これらの筋肉を評価すると「お尻の筋肉が左右で大きく差がある」「体幹を安定させる深い筋肉がほとんど機能していない」というケースが非常に多く見られます。骨の問題を探すより先に、「筋肉の機能評価」をすることがリハビリテーションの出発点になります。
腰痛セルフチェック
あなたの状態を確認しましょう(複数選択可)
🔴 発熱(38℃以上)を伴う腰痛がある
🔴 夜中に目が覚めるほど腰が痛い・安静にしても全く楽にならない
🔴 おしっこが出なくなった・または尿・便が漏れるようになった
🔴 足に急に力が入らなくなった・つま先が上がらない
お尻から太もも・ふくらはぎ・足先にしびれや痛みが広がる
少し歩くと足がしびれ・重くなり、座ると楽になる
腰痛が3ヶ月以上続いている
朝のこわばり・腰の痛みが1時間以上続く
デスクワーク・車の運転で腰痛が悪化する
ぎっくり腰を年に2回以上繰り返している
骨粗しょう症と言われたことがある・閉経後の女性
「動いたらもっと悪くなる」という恐怖が強く、体を動かすことを避けている
このチェックリストは参考用です。診断を行うものではありません。
リハビリ・体操——腰痛の根本改善へ
まず大切なルールをお伝えします。「痛みが10点中7点以上の強い急性期(ぎっくり腰直後など)は無理に行わないでください。」痛みが少し落ち着いてから(目安:4〜5点以下)、ゆっくり始めましょう。
あなたの腰まわりの機能チェック
3つのテストで、今の腰まわりの状態を確認しましょう。強い腰痛がある場合は行わないでください。壁のそばで行うことをお勧めします。
ドローイン(体幹インナーマッスルの確認)
📌 やり方
- 仰向けで膝を立てて寝ます。体の力を抜いてリラックス。
- 息をゆっくり吐きながら、おへそを背骨の方向へ引き込むように力を入れます(お腹全体を薄くする感覚)。腰は床から浮かせないこと。
- そのまま10秒間キープします。呼吸は止めないで。
体幹の深い筋肉は機能しています。毎日の習慣として続けましょう。
体幹の安定性が低下しています。毎日のドローインを習慣にしましょう。
リハビリ専門スタッフによる個別指導をお勧めします。
※ 強い腰痛(急性期)の方は行わないでください。
ブリッジ(お尻・体幹の協調機能)
📌 やり方
- 仰向けに寝て膝を曲げ、足は肩幅程度に開いて床につけます。
- お腹に軽く力を入れながら、お尻をゆっくり持ち上げ、肩・腰・膝が一直線になるまで挙げます。
- その状態を10秒キープし、ゆっくり下ろします。
お尻・体幹の機能は良好です。
お尻の筋力・体幹バランスに偏りがあります。毎日のブリッジ練習を。
リハビリ専門スタッフへのご相談をお勧めします。
※ 急性期・強い痛みがある場合は行わないでください。
片足立ちテスト(バランス・骨盤の安定性)
📌 やり方
- 壁から30cm程度離れた位置に立ちます(転倒防止のため壁のそば)。
- 目を開けたまま片足を少し浮かせ、もう一方の足だけで何秒間バランスをとれるか計ります。
- 左右それぞれ行います。
バランス機能・骨盤の安定性は良好です。
バランスや中殿筋機能が低下しています。毎日の片足立ち練習を。
転倒リスクがあります。リハビリ専門家にご相談ください。
※ 必ず壁のそばで行い、絶対に無理をしないでください。
段階別・腰痛体操プログラム
腰痛のリハビリは「段階を踏んで」行うことが大切です。痛みが強い時期から回復期・再発予防期へと、体の回復に合わせて運動の内容を変えていきます。
目標:痛みを悪化させずに体を動かし始める
仰向けに寝て、両ひざを胸に引き寄せ両手で抱えます。腰が床に沈む感覚で20〜30秒キープ。1日3〜5回。腰の筋肉の緊張をほぐし、血流を促します。ぎっくり腰の翌日から比較的安全に行えます。
仰向けで膝を立て、おへそを背骨方向へ引き込む。10秒×10回を1日2〜3セット。腰を支えるインナーマッスルを活性化させる、腰痛リハビリの基本中の基本です。
起き上がるときは「仰向け→ひざを曲げる→横向きになる→手で上体を支えながら起きる」という順序で。直接起き上がる動作は腰への負担が非常に大きいため避けてください。1日10〜20回意識的に練習することで腰への負担が激減します。
目標:体幹とお尻の筋肉を鍛え始める
仰向けで膝を立て、お腹に力を入れながらお尻をゆっくり持ち上げ、肩・腰・膝が一直線になるまで挙げて10秒キープ。ゆっくり下ろす。10回×2〜3セット、週4〜5回。腰痛リハビリで最も基本的かつ効果的なトレーニングのひとつです。お尻(大殿筋)と体幹(多裂筋)を同時に鍛えられます。
四つ這いで、右手と左足を同時にゆっくり水平に伸ばし、5秒キープして戻す。反対側(左手・右足)も同様に。各10回×2セット、週3〜5回。体幹の深い筋肉(腹横筋・多裂筋)と殿筋を協調して使うトレーニングで、腰椎の安定性を高めます。腰が反ったり、体が傾いたりしないよう鏡で確認しながら行いましょう。
仰向けで片足を上げ、ひざ裏にタオルをかけて足を伸ばしながら引き寄せます。太もも裏が伸びる感覚で20〜30秒キープ。左右各3回、毎日。太もも裏の筋肉(ハムストリングス)が硬くなると骨盤が後ろに倒れ、腰のカーブが失われます。このストレッチを毎日続けるだけで腰痛が改善する方も多くいらっしゃいます。
片膝を床についた姿勢(ランジ姿勢)で、骨盤を前に押し出すように体を前傾させます。股関節の前面が伸びる感覚で20〜30秒キープ。左右各3回、毎日。長時間座り仕事の方は特に腸腰筋が硬くなっており、このストレッチが腰痛の大きな改善要因になります。
椅子に浅く腰かけ、腕を胸の前で組む。骨盤を立てたまま(腰を丸めずに)立ち上がり、ゆっくり座る。10〜15回×2〜3セット。太もも(大腿四頭筋)とお尻(大殿筋)を強化することで、日常動作の際に腰への負担を脚に分担させることができます。転倒が怖い方は壁や椅子の背もたれに手を添えて。
目標:再発しない体をつくる
1回20〜30分、週3〜5回を目標に。歩くことは腰周りの筋肉を全体的に使い、血流を促進し、慢性腰痛を改善する効果が複数の研究で示されています。「少し息が上がる程度」のペースが適切。ポイントは「背筋を伸ばし、かかとから着地し、腕をしっかり振る」正しいフォームで歩くことです。
壁のそばで片足立ちを1回30秒、左右3セットずつ、毎日。中殿筋(お尻の横の筋肉)を鍛え、歩くたびに骨盤が揺れることを防ぎます。慣れたら目を閉じて行うと難易度が上がります。転倒リスクがある方は無理せず壁に手を添えて。
入浴後の体が温まったタイミングで、ハムストリングス・腸腰筋・殿部・ふくらはぎのストレッチを各20〜30秒。毎日10〜15分で十分です。柔軟性は使わないとどんどん失われます。特に北海道の冬は寒さで筋肉が固まりやすいため、入浴後のストレッチ習慣が重要です。
水の浮力により腰への負担が大幅に軽減され、陸上では痛くてできない動作も水中では行えることがあります。水温による温熱効果も加わり、慢性腰痛・術後リハビリに特に適しています。週2〜3回、30分程度が目安。札幌市内にも多くの温水プールがあります。
四つ這いで、息を吸いながら腰を反らし顔を上げる(カウ)→息を吐きながら背中を丸め顔を下げる(キャット)。これを1セット10〜15回、1日2セット。脊椎全体の動きを維持し、椎間板への栄養補給を助けます。立って歩けない程の狭窄症の方は、腰を反らす「カウ」で症状が悪化することがあるので注意してください。
リハビリテーションは「できないことを訓練する場所」ではなく、「あなたの体の状態を評価して、最適なプログラムを一緒に考える場所」です。「こんな程度でリハビリに来てもいいのか」という遠慮は無用です。むしろ、悪化する前・慢性化する前のご相談が最も効果的です。当院にお気軽にご相談ください。
日常生活で腰を守る動作のコツ
腰だけで曲げて持ち上げる動作は、腰への負担が膝を使う場合の最大5倍以上になります。
「腹筋で起きる」動作は腰椎に大きな圧力をかけます。ぎっくり腰直後は特に注意。
片足を台に乗せるだけで骨盤の傾きが矯正され、腰への負担が大幅に軽減されます。
腰椎クッション(ランバーサポート)を使うと骨盤が自然に立ちやすくなります。
くしゃみは椎間板への圧力が急激に上昇します。ぎっくり腰の最多の誘因のひとつです。
うつ伏せは腰を常に過伸展(反らした状態)させるため、腰痛のある方にはお勧めできません。
女性特有の腰痛・年代別のポイント
月経の前後や月経中に腰痛が悪化する方は、婦人科的な問題(子宮の炎症・内膜の異常など)が隠れている可能性があります。「毎月決まった時期に腰が痛くなる」「月経痛がひどい」という方は、整形外科だけでなく婦人科も受診してください。整形外科的な治療では改善しないことがあります。
妊娠中はホルモンの影響で骨盤まわりの靭帯が緩み、腰・骨盤が不安定になります。産後は授乳・抱っこ・おむつ替えの前かがみ姿勢が慢性腰痛の大きな原因になります。産後の腰痛は「育児をしていれば仕方ない」ではなく、適切なリハビリで改善できます。産後1〜2ヶ月で骨盤ベルトとともに体幹トレーニングを始めることが推奨されています。
閉経後は女性ホルモンの低下によって骨密度が急速に落ちます。骨がもろくなると、くしゃみや軽い転倒だけでも腰の骨が潰れてしまうことがあります(圧迫骨折)。気づかないうちに進む「いつの間にか骨折」が背中の丸まり・身長の低下を招きます。閉経後の女性は定期的な骨密度検査を受けることを強くお勧めします。
更年期は自律神経の乱れ・筋肉の緊張増加・気分の落ち込みなどが重なり、腰痛が悪化しやすい時期です。「更年期になってから腰痛が増えた」という方は、婦人科への相談も選択肢のひとつです。
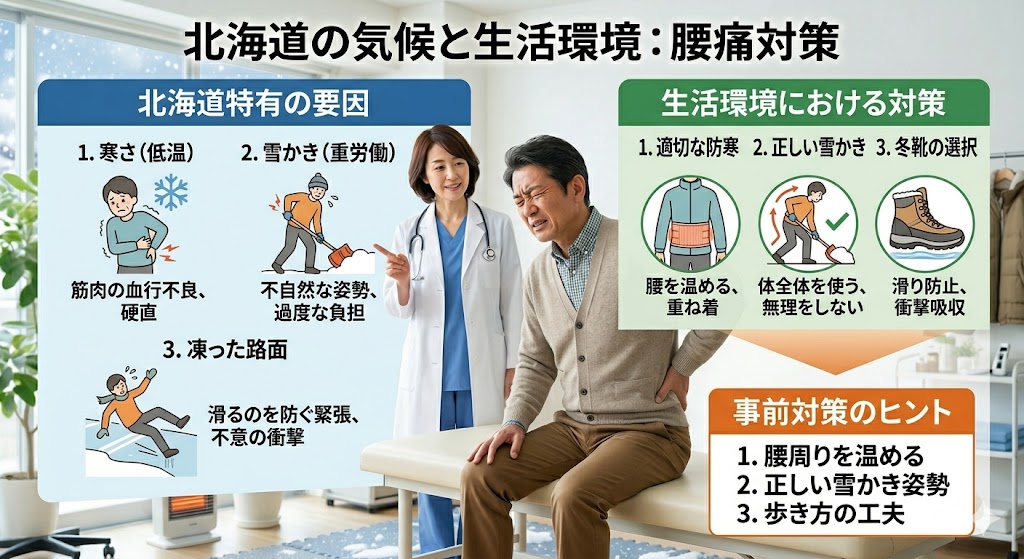
札幌・北海道特有の腰痛リスクと対策
雪かきはぎっくり腰の最大の誘因——整形外科の「冬のハイシーズン」
大雪の翌日・翌々日には整形外科・救急外来に「雪かきでぎっくり腰になった」という患者さんが急増します。雪かきは「前かがみ+重い雪の持ち上げ+体のひねり」という、腰痛を引き起こす最悪の動作の組み合わせです。特に朝一番(体が温まっていない)の除雪は最も危険です。
雪かき前:5分のラジオ体操・軽いストレッチで筋肉を温める。腰椎サポーターを着用する。
雪かき中:腰を曲げずに膝を使って持ち上げる。雪は少量ずつ・体に近い位置で。横に投げる「ひねり動作」を最小限に。
休憩:15〜20分ごとに必ず休む。「あと少しで終わる」という場面が最も危険です。
転倒による腰の骨折——骨粗しょう症がある方は特に要注意
北海道の冬の凍結路面での転倒は、腰の骨が少し潰れてしまう「圧迫骨折」の主な原因のひとつです。骨粗しょう症がある方は、軽い転倒でも骨折が起きることがあり、転倒直後は痛みが軽くても、数日後から急激に悪化する「気づかない骨折」もあります。
転倒後に腰痛が続く場合は必ず整形外科を受診してください。骨粗しょう症の治療を受けていない方は、冬の前に骨密度の検査を受けておくことをお勧めします。
転倒予防の基本:防滑靴を選ぶ・かかとから着地しない(足全体で踏む)・杖の活用・出かける前の路面確認。
冷えは腰痛の大敵——保温対策が症状緩和に直結する
寒い環境では筋肉が縮んで血流が悪くなり、腰まわりの筋肉が固まって痛みが悪化しやすくなります。特に朝の冷え込みが強い時期は「起床時の腰痛」が急激に悪化する方が多くいらっしゃいます。
腹巻き・貼るカイロ・腰椎ウォーマーで腰を冷やさないことは症状の緩和に効果的です。また、外出前・帰宅後の温度差(ヒートショック)にも注意し、浴室や廊下の急激な冷えに対して意識的に腰を保護しましょう。
北海道の長い冬は骨が弱くなりやすい——食事でビタミンDを補おう
骨を強くするビタミンDは、日光を浴びることで体内に作られます。北海道の冬は日照時間が短く、外出機会も減るため、骨が弱くなりやすい環境です。骨が弱くなると腰の骨折リスクが高まります。
サーモン・サンマ・サバ・きのこ類はビタミンDが豊富な食品です。乳製品・小魚でカルシウムも補いましょう。食事で十分に摂れない場合は、主治医と相談のうえサプリメントの活用も選択肢のひとつです。骨密度が気になる方はお気軽にご相談ください。
よくある質問(FAQ)
まとめ・院長からのひとこと
この記事でお伝えしたかったこと
正しい原因の評価と、適切なリハビリテーション・生活習慣の改善によって、多くの腰痛は大幅に改善できます。
最も大切なことをお伝えします——腰痛の改善で一番の近道は、「腰を守る筋肉(お腹の深い筋肉・お尻の筋肉・太もも)を正しく使えるようにすること」です。薬で痛みを抑えている間に、筋肉を使える体をつくることが、再発しない腰に近づく唯一の方法です。
「動くのが怖い」という気持ちはよく理解できます。しかし、動かないことで筋肉はどんどん弱くなり、腰痛はさらに慢性化します。「少しずつ、正しく動かすこと」——これが腰痛回復の最大のカギです。
石井吉文 院長より
「腰が痛いけど、どこに行けばいいかわからない」「ずっと我慢してきた」「治らないと言われた」——そんな方こそ、まずお気軽にご相談ください。腰痛は正しく評価して、正しいアプローチを取れば、必ず改善の道があります。
石井 吉文(いしい よしふみ)
この記事は、患者さんが自身の腰痛をより深く理解し、適切なタイミングで医療機関を受診できるよう、中立的な立場で作成した患者向け教育資料です。個別の診断・治療の代替となるものではありません。
参考資料・ガイドライン
- –日本整形外科学会・日本腰痛学会「腰痛診療ガイドライン2019(改訂第2版)」
- –日本リハビリテーション医学会「腰痛に対するリハビリテーション診療ガイドライン」2021年
- –日本整形外科学会「腰部脊柱管狭窄症診療ガイドライン2021」
- –日本整形外科学会「腰椎椎間板ヘルニア診療ガイドライン2021」
- –Foster NE, et al. "Prevention and treatment of low back pain." Lancet. 2018;391(10137):2368-2383.
- –Boden SD, et al. "Abnormal magnetic-resonance scans of the lumbar spine in asymptomatic subjects." J Bone Joint Surg Am. 1990;72(3):403-8.
- –Nachemson AL. "Disc pressure measurements." Spine. 1981;6(1):93-7.
- –厚生労働省「職場における腰痛予防対策指針」2013年改訂版
- –日本整形外科学会「骨粗鬆症性椎体骨折診療マニュアル」2020年
- –日本疼痛学会「慢性疼痛診療ガイドライン」2021年