フレイル(虚弱)とは何か、
早期に気づき、
進行を防ぐために
「なんとなく体が弱ってきた気がする」——
それはフレイルのサインかもしれません。
しくみを正しく知り、元気な毎日を取り戻すための手引き
石井 吉文(いしい よしふみ)
この記事でわかること
フレイルとはどういう状態か
こうした変化を「年をとったから仕方ない」と思っていませんか?
実は、このような状態は「フレイル(Frailty)」と呼ばれる医学的な概念で説明されます。
フレイルとは、加齢に伴って心身の活力(筋力・体力・気力)が低下し、
健康な状態と要介護状態の「中間の段階」にある状態のことです。
フレイルの最大の特徴は、早期に発見して適切に対処すれば、元の健康な状態に近い水準へ回復が期待できるという点です。
「もう歳だから」とあきらめる必要はありません。
自分の状態に気づき、生活習慣を見直し、必要に応じて医療の力を借りることで、
多くの方に改善の効果が見られています。
▎フレイルには3つの側面があります
身体的フレイル
筋力低下・歩行速度の低下・疲れやすさ・体重減少・活動量の減少など、身体機能の衰えとして現れます。最もよく知られたタイプです。
認知・精神的フレイル
軽度認知障害(MCI)・うつ傾向・意欲の低下・孤独感など、精神・認知機能の低下として現れます。見逃されやすいフレイルです。
社会的フレイル
外出機会の減少・人との交流の減少・孤立・独居など、社会とのつながりが薄れた状態です。身体的フレイルを加速させることがあります。
オーラル(口腔)フレイル
噛む力・飲み込む力の低下・滑舌の悪化・口の渇き。食べる力が落ちると栄養不足を招き、身体的フレイルへとつながります。
※ これらは互いに影響し合います。一つのフレイルが進むと、他のフレイルも悪化しやすくなります。
フレイルが進むしくみ
小さな変化が積み重なって「フレイルサイクル(負の連鎖)」を形成し、
気づかないうちに進行していきます。
このサイクルを知っておくことが、早期発見・予防のカギになります。
STEP 1 | 筋肉量の低下(サルコペニア)
加齢・栄養不足・運動不足により、筋肉量と筋力が低下(サルコペニア)します。特に太ももやお尻の大きな筋肉が落ちやすく、立ち上がる・歩くといった日常動作に影響が出始めます。一般に30〜40代以降から少しずつ筋肉量の低下が始まるとされており、加齢・運動不足・栄養不足が重なるとその速度が速まります。
STEP 2 | 活動量の減少
疲れやすさ・転倒への不安・膝や腰の痛みから、外出や運動を避けるようになります。動かないことでさらに筋肉が落ち、基礎代謝が低下し、エネルギー消費量が減ります。「動けないから動かない→さらに動けなくなる」という悪循環の始まりです。
STEP 3 | 食欲低下・栄養不足
活動量が減ると食欲が落ち、特にたんぱく質の摂取量が不足します。たんぱく質は筋肉の材料になるため、不足するとさらに筋肉が落ちます。また、孤食(一人で食べること)や口腔機能の低下も食欲減退を加速させます。
STEP 4 | 体重減少・疲労感の慢性化
栄養不足と筋肉の減少が重なると体重が落ち、慢性的な倦怠感・疲れやすさが常態化します。「疲れているのに眠れない」「何もする気が起きない」といった状態が続き、うつ傾向や認知機能の低下を招くこともあります。
STEP 5 | 要介護・転倒・入院リスクの上昇
フレイルが進むと、転倒・骨折・誤嚥性肺炎・心不全の悪化といった深刻な出来事が起きやすくなります。一度入院すると筋力がさらに落ち、フレイルが急激に進行するリスクがあります。このサイクルを早めに断ち切ることが大切です。
フレイルと健康な状態の間には、「プレフレイル(フレイル前段階)」という時期があります。
この段階での介入が最も効果的です。
「まだ大丈夫」「病院に行くほどではない」と思っている時期こそ、
実は最もケアが必要なタイミングかもしれません。
気になることがあれば、ぜひ早めにご相談ください。
主な原因と背景
生活習慣・栄養・社会環境・持病など、
複数の要因が複雑に絡み合っています。
自分の状況と照らし合わせながら確認してみましょう。
運動不足・筋力低下
フレイルの最大の原因のひとつです。特に「座っている時間が長い」「外出の機会が減った」という方はリスクが高まります。筋力は意識的に使わなければ自然に落ち続けます。
栄養不足(特にたんぱく質)
「お腹はあまり空かない」「食事が面倒になった」という方は要注意。肉・魚・卵・大豆製品などのたんぱく質不足は、筋肉量の低下を直接招きます。食欲がない場合の背景には別の病気が隠れていることもあります。
社会的孤立・うつ傾向
退職・配偶者との死別・子どもの独立などで人との交流が減ると、外出意欲が下がり、フレイルが急速に進みやすくなります。うつ状態はフレイルと双方向に影響し合います。
慢性疾患・多剤服用
糖尿病・心不全・慢性腎臓病・COPDなどの慢性疾患はフレイルを進めやすくします。また、複数の薬を飲んでいる方(ポリファーマシー)は、副作用として筋力低下・食欲不振・ふらつきが出やすくなることがあります。
骨粗しょう症・関節痛
骨密度の低下や膝・腰・股関節の痛みは、「動くのが怖い・痛い」という心理的な壁をつくり、活動量の低下→筋力低下というフレイルサイクルに入るきっかけになります。
口腔機能の低下
歯の喪失・入れ歯の不具合・飲み込みにくさ(嚥下障害)は食事量と食品の種類を減らし、栄養不足を引き起こします。「硬いものが食べにくくなった」という方はオーラルフレイルに注意が必要です。
フレイルは認知症のリスクとも深く関わっており、
身体的フレイルがある方はそうでない方と比べて認知症の発症リスクが高いことが複数の研究で報告されています(日本老年医学会ガイドライン 2022年版ほか)。
また、軽度認知障害(MCI)の段階でフレイルに介入することで、
認知機能の低下を遅らせる可能性も研究で示されています。
「物忘れが気になる」という方も、ぜひ一緒にご相談ください。
札幌・北海道の気候とフレイルの関係
地域の特性を理解することで、より効果的な予防策を取ることができます。
外出機会の激減が「冬季の活動量低下」を招く
札幌の冬(11月〜3月)は積雪・凍結により、外出のハードルが大幅に上がります。
特に転倒を経験したことがある方や、膝・腰に不安のある方は、
この時期に外出を避けることで活動量が急激に低下し、
わずか数ヶ月でフレイルが進行するケースが少なくありません。
「冬の間だけ引きこもった結果、春になったら体が動かなくなっていた」——
これは北海道では決して珍しくない経験です。
室内でできる運動(椅子に座ったスクワット・ラジオ体操・ストレッチ)を
冬のルーティンとして取り入れることが非常に重要です。
骨・筋肉の維持に必要なビタミンDが不足しやすい
ビタミンDは骨密度を保ち、筋肉の機能を維持するために欠かせない栄養素ですが、
その生成には日光(紫外線)が必要です。
札幌では冬の日照時間が短く、また日差しが弱いため、
屋外活動が減る冬に向けてビタミンDが不足しやすい環境にあります。
ビタミンD不足は骨粗しょう症・転倒・骨折リスクと関連しており、
フレイルにも影響します。
サーモン・サンマ・きのこ類などビタミンDを多く含む食品を意識的に摂取するか、
医師と相談したうえでサプリメントを活用することも選択肢のひとつです。
体温調節の負担が自律神経と体力を消耗させる
北海道の春・秋は朝夕と日中の気温差が大きく、
体温を調節しようとする自律神経に大きな負担をかけることがあります。
「寒暖差疲労」として慢性的な倦怠感・食欲低下・睡眠の乱れが現れやすい時期であり、
フレイルが進みやすいタイミングのひとつです。
季節の変わり目こそ、体調の変化に敏感になって自分を観察する時期だと意識してみてください。
気になる変化があれば、早めにクリニックへご相談ください。
セルフチェックリスト
チェックの数が多いほど、専門家への相談を検討するサインです。
今のあなたの状態を確認しましょう(複数選択可)
半年以内に、意図せず2〜3kg以上体重が減った
以前と比べて、歩くのが遅くなったと感じる(または周りから言われた)
ペットボトルの蓋が開けにくくなった・ビンのふたが固く感じる
少し動いただけで疲れ、なかなか回復しない
週に1回以上外出しない日が続いている(冬だけでなく通年で)
食欲が落ち、食事の量が減ってきた
硬いものが食べにくくなった・むせることが増えた
気分が落ち込む日が続き、物事への興味や楽しみが薄れている
人と話す機会や外出の機会が、以前より明らかに減った
階段の上り下り・立ち上がり・片足立ちがつらくなってきた
このチェックリストは参考用です。診断を行うものではありません。
医師に相談すべきサイン
しかし、以下のような症状や変化がある場合は、早めに医療機関を受診することをお勧めします。
フレイルは早期に対応するほど、改善しやすいことがわかっています。
以下のような症状が続く場合は、早めにクリニックへご相談ください
半年以内に体重が3kg以上、意図せず減少している
転倒した・または転倒しそうになったことが繰り返しある
食事中によくむせる・飲み込みにくさが続いている(誤嚥のリスク)
歩行が不安定で、つまずきやすくなってきた
強い気分の落ち込みや、何もやる気が起きない状態が2週間以上続いている
物忘れが気になるようになった・同じことを繰り返し聞いてしまう
ほぼ毎日自宅から出ない生活が1ヶ月以上続いている
手すりがないと階段の上り下りが難しくなってきた
迷ったら、まず内科へお越しください。フレイルの評価・栄養状態の確認・筋力や歩行の検査を行い、必要に応じてリハビリテーション科・整形外科・歯科口腔外科・精神科などへご紹介します。「どの科に行けばよいかわからない」場合も、内科が入り口です。
お薬手帳・直近の健康診断の結果・体重の変化記録。「いつ頃から」「どんな変化が」「どのくらいの速さで」という情報が診断の精度を高めます。複数の薬を飲んでいる方は特にお薬手帳をご持参ください。
日常でできるセルフケア
すべてを一度に始める必要はありません。
続けやすいものを1〜2つ選ぶことが、長続きのコツです。
たんぱく質を毎食意識する
筋肉の材料となるたんぱく質は、一般的な目安として体重1kgあたり1〜1.2g程度が推奨されています(腎臓病のある方は主治医にご確認ください)。肉・魚・卵・豆腐・納豆・チーズなどを毎食に少量ずつ組み合わせると摂りやすくなります。「食欲がない」方も、少量で高たんぱくな食品を意識しましょう。
椅子スクワットを毎日続ける
椅子から立ち座りを10〜15回、1日2〜3セット。これだけで太ももの大きな筋肉(大腿四頭筋)を効率的に鍛えられます。転倒しないよう壁やテーブルに手を添えてもOK。テレビを見ながらでもできます。
毎日少しだけ外に出る
歩く距離よりも「毎日外に出ること」が大切です。ポストまで・コンビニまで・玄関先に出るだけでもOK。外の空気・日光・人の気配が気分と体の活性化につながります。冬は防滑靴・手袋で安全対策を。
「パタカラ」口腔体操を習慣に
「パ・タ・カ・ラ」と声に出す口腔体操は、噛む力・飲み込む力・滑舌を鍛えるトレーニングとして活用されています。食事の前に10回繰り返すことを習慣にしてみましょう。シンプルですが、オーラルフレイル予防として日本歯科医師会などでも推奨されています。
人と話す機会を意識的につくる
会話は脳の活性化・意欲の維持・うつ予防に直接つながります。電話・ビデオ通話でも効果があります。地域の体操教室・サロン・趣味の集まりへの参加も、社会的フレイルの予防として有効です。
日光浴でビタミンDを補う
晴れた日には1日15〜30分、手や顔に日光を当てることでビタミンDの生成が促されます。骨と筋肉の維持に欠かせません。北海道の冬は特に不足しやすいため、食事での摂取(サーモン・きのこ類)も合わせて意識しましょう。
高齢になると「食欲がないのは当たり前」と思われがちですが、
食事量の低下は栄養不足→筋肉の減少→フレイルという連鎖の出発点になります。
「以前の半分しか食べられない」「食事が億劫になってきた」という変化に気づいたら、
背景に口腔の問題・うつ・消化器疾患が隠れていないか、医師に相談することをお勧めします。
運動・リハビリテーションの視点から
その人の状態に合わせた、適切な負荷・種類・頻度の運動を継続することが、
筋肉量の維持・回復と、転倒リスクの低下に直結します。
「どこまでやっていいかわからない」という方は、ぜひリハビリテーション科にご相談ください。
運動機能のセルフチェック
以下の3つのテストは、自宅で道具なしに試せる簡単な機能評価です。
無理は禁物。ふらつきそうな方は必ず壁や椅子のそばで行ってください。
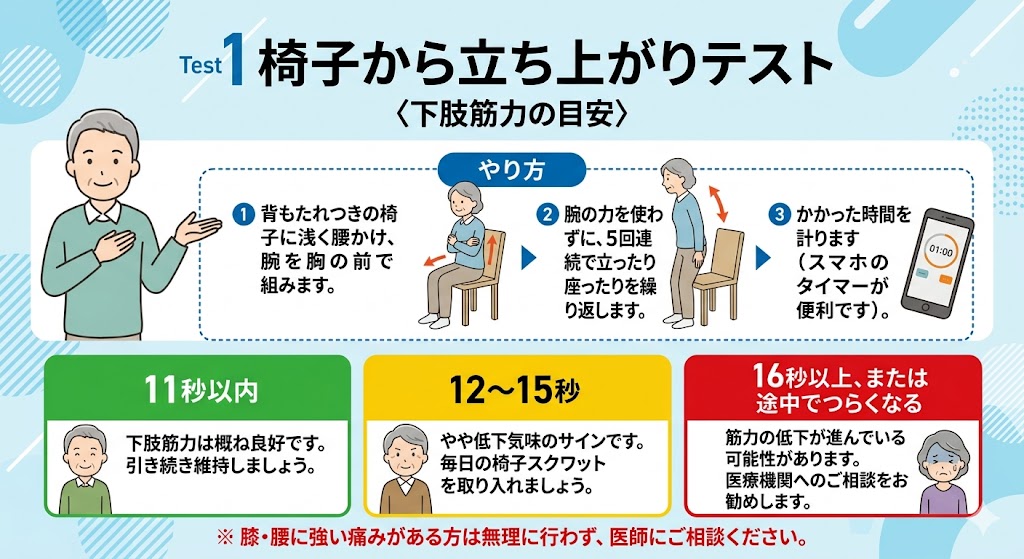
椅子から立ち上がりテスト
〈下肢筋力の目安〉
📌 やり方
- 背もたれつきの椅子に浅く腰かけ、腕を胸の前で組みます。
- 腕の力を使わずに、5回連続で立ったり座ったりを繰り返します。
- かかった時間を計ります(スマホのタイマーが便利です)。
下肢筋力は概ね良好です。引き続き維持しましょう。
やや低下気味のサインです。毎日の椅子スクワットを取り入れましょう。
筋力の低下が進んでいる可能性があります。医療機関へのご相談をお勧めします。
※ 膝・腰に強い痛みがある方は無理に行わず、医師にご相談ください。
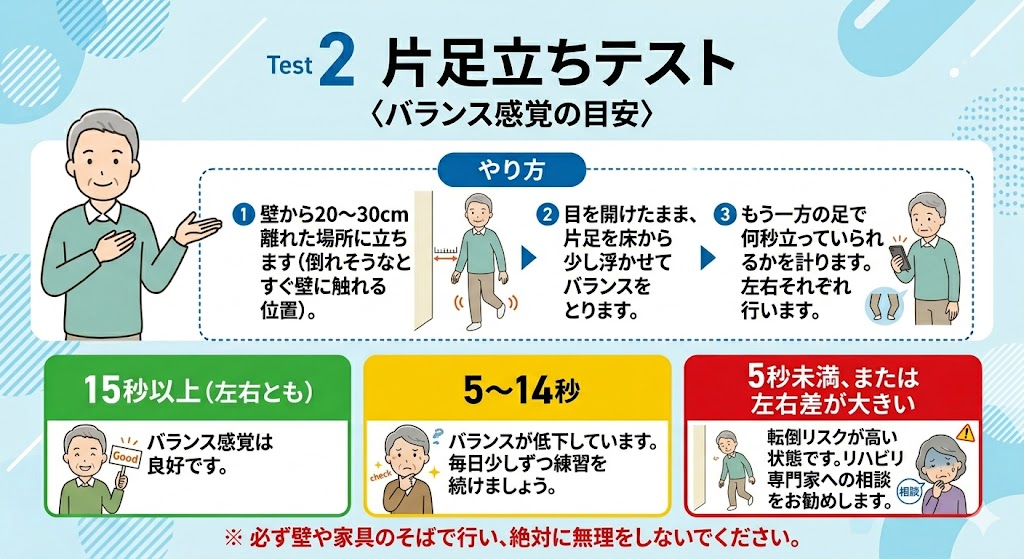
片足立ちテスト
〈バランス感覚の目安〉
📌 やり方
- 壁から20〜30cm離れた場所に立ちます(倒れそうなときすぐ壁に触れる位置)。
- 目を開けたまま、片足を床から少し浮かせてバランスをとります。
- もう一方の足で何秒立っていられるかを計ります。左右それぞれ行います。
バランス感覚は良好です。
バランスが低下しています。毎日少しずつ練習を続けましょう。
転倒リスクが高い状態です。リハビリ専門家への相談をお勧めします。
※ 必ず壁や家具のそばで行い、絶対に無理をしないでください。
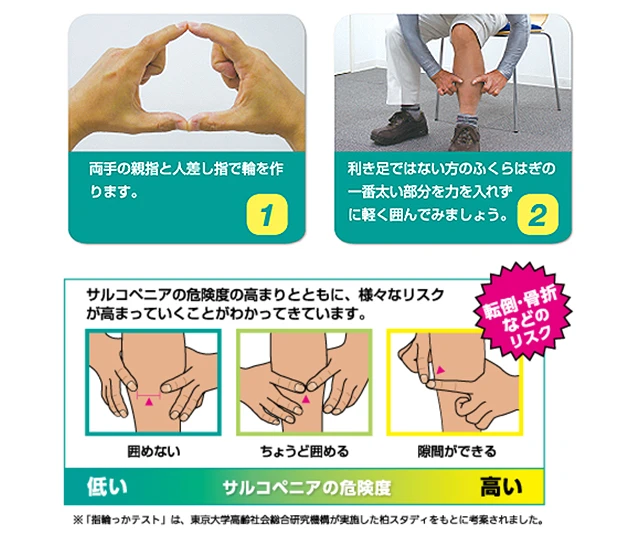
指輪っかテスト(ふくらはぎの太さ確認)
〈サルコペニアの簡易スクリーニング〉
📌 やり方
- 椅子に座り、両手の親指と人差し指で「輪っか」を作ります。
- その輪っかで、利き足でないほうのふくらはぎの最も太い部分を囲みます。
- 囲んだときの「すき間」を確認します。
ふくらはぎの筋肉量は良好な傾向です。
筋肉量がやや少ない可能性があります。たんぱく質摂取と運動を意識しましょう。
サルコペニア(筋肉減少)のリスクが高い状態です。医療機関への受診をお勧めします。
※ 国立長寿医療研究センターが推奨する簡易スクリーニング法です。体型には個人差があり、あくまで参考値としてご活用ください。
フレイルに有効な「3種類の運動の組み合わせ」
フレイルに対する運動は、ひとつのタイプだけでなく複数を組み合わせることで
より大きな効果が得られることがわかっています。
自分の状態・体力・生活環境に合わせて、
無理なく続けられるプログラムを選ぶことが大切です。
スクワット・かかと上げ・お尻上げ(ブリッジ)など。週2〜3回を目安に。
筋肉量を増やす最も有効な方法で、フレイル予防の中心的な運動です。
転倒が怖い方は椅子を使った安全な方法から始めましょう。
1回20〜30分・週3〜5回を目安に。心肺機能・血流・基礎体力を維持します。
北海道の冬は屋内プール・ショッピングモール歩行・室内自転車も効果的です。
「少し息が上がる程度」のペースが目安です。
片足立ち(最初は壁に手を添えて)・タンデム歩行(一本線の上を歩くイメージ)など。
バランス感覚を鍛えることで転倒リスクを下げます。
毎日わずか数分でも継続することが大切です。
ふくらはぎ・太もも・股関節・肩甲骨まわりのストレッチを入浴後に行いましょう。
血流を良くし、筋肉の硬直を防ぎます。
関節の可動域を保つことが、日常動作の維持につながります。
リハビリテーションは「できないことを訓練する場」ではなく、
「できることを増やし、自分らしい生活を取り戻す場」です。
現在の体力・生活環境・目標に合わせて、専門のスタッフが
安全で続けやすいプログラムを一緒に考えます。
「こんな程度でリハビリに来てもいいのか」という心配は無用です。
むしろ、悪化する前の段階でのご相談が最も効果的です。
院長からのひとこと・まとめ
この記事でお伝えしたかったこと
早期に気づき、正しく対処すれば、多くの方が健康な状態に近い水準へと回復が期待できます。
大切なのは「自分を観察すること」です。
体重の変化・歩く速さ・食事の量・外出の頻度——
こうした日々の小さな変化に気づくことが、フレイルの最大の予防策です。
北海道の長い冬を安全に・元気に乗り越えるためにも、
冬の間の活動量と栄養に特に気を配ってください。
「なんとなく弱ってきた気がする」と感じたとき、
一人で抱え込まず、どうかお気軽にご相談ください。
石井吉文 院長より
「最近、体の衰えが気になってきた」と感じたとき、
どうか一人で抱え込まず、まずお気軽にご相談ください。
フレイルは、早く気づくほど改善しやすい状態です。
石井 吉文(いしい よしふみ)
この記事は、患者さんが自身の健康状態をより深く理解し、
適切なタイミングで医療機関を受診できるよう、
中立的な立場で作成した患者向け教育資料です。
診断・治療の代替となるものではありません。
本記事は医療情報の提供を目的としており、個別の診断・治療を行うものではありません。
記載されている情報は執筆時点の医学的知見に基づくものであり、
最新の情報と異なる場合があります。
セルフチェックの結果はあくまで目安であり、診断に代わるものではありません。
症状が続く場合・不安を感じた場合は、必ず医療機関を受診してください。
参考資料・ガイドライン
- –日本老年医学会「フレイルに関する診療ガイドライン」2022年版
- –厚生労働省「高齢者の特性を踏まえた保健事業ガイドライン」2019年
- –国立長寿医療研究センター「フレイル予防・対策:基本的フレイルの概念と評価」
- –Fried LP, et al. "Frailty in older adults: evidence for a phenotype." J Gerontol A Biol Sci Med Sci. 2001
- –日本リハビリテーション医学会「フレイルに対するリハビリテーション診療ガイドライン」2021年
- –日本サルコペニア・フレイル学会「サルコペニア診療ガイドライン」2020年版
- –公益財団法人長寿科学振興財団「健康長寿ネット:フレイルとは」
- –国立長寿医療研究センター「指輪っかテスト(ふくらはぎ周囲長の簡易スクリーニング)」